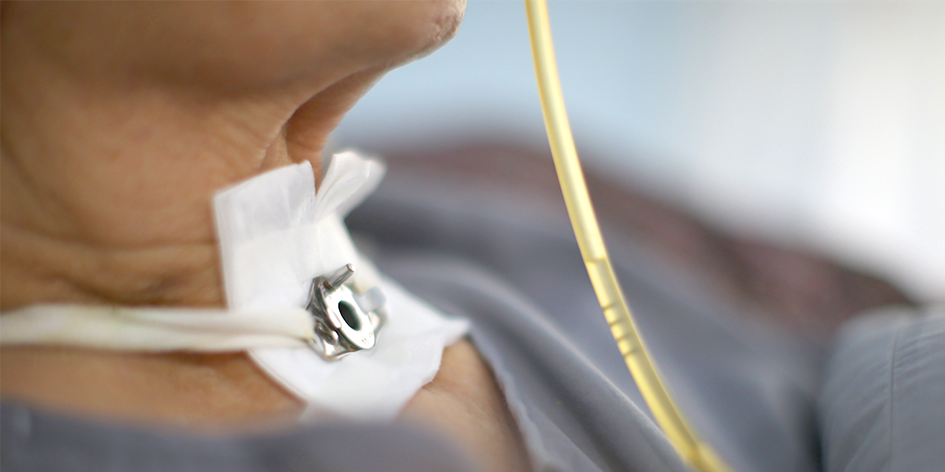
Tracheotomia to procedura medyczna ratująca życie. Wykonywana jest, gdy pacjent napotyka trudności w samodzielnym oddychaniu. Dzięki niej możliwe jest pominięcie naturalnych dróg oddechowych – nosa, gardła oraz krtani – i bezpośrednie dostarczenie powietrza do płuc. Choć brzmi to przerażająco, tracheotomia jest często tymczasowym, a czasami stałym rozwiązaniem, mającym na celu zapewnienie pacjentowi lepszej jakości życia. Obecnie dzięki postępowi medycznemu osoby po tracheotomii mogą liczyć na kompleksową opiekę, w tym także na wsparcie neurologopedów.
Tracheotomia może być wykonana zarówno nagle, jak i planowo. Nagła potrzeba jej wykonania może wynikać z oparzeń, ciężkich urazów twarzoczaszki czy nagłych przeszkód w drogach oddechowych (zadławienie). Planowana tracheotomia z kolei może być przeprowadzana w przypadkach, gdy przewiduje się dłuższą potrzebę mechanicznego wspomagania oddychania, na przykład u pacjentów po udarach, z urazami głowy czy cierpiących na nowotwory wpływające na drożność dróg oddechowych.
Głównymi celami tracheotomii są: zapewnienie drożności dróg oddechowych, ochrona płuc przed aspiracją oraz umożliwienie długotrwałego oddychania bez użycia naturalnych dróg oddechowych. Dzięki temu zabiegowi pacjenci, którzy inaczej nie mogliby samodzielnie oddychać, otrzymują szansę na dalsze życie.
W zależności od potrzeb i stanu zdrowia pacjenta tracheotomia może być tymczasowa lub stała. Rurki tracheostomijne mogą być wyposażone w balonik, który po napełnieniu powietrzem uszczelnia drogi oddechowe, lub w fenestrację – małe okienko, które umożliwia pacjentowi fonację i naukę połykania. Dobór odpowiedniego typu rurki jest kluczowy dla komfortu i bezpieczeństwa pacjenta.
Mimo że tracheotomia jest bezpiecznym zabiegiem, mogą wystąpić powikłania – zarówno wczesne, jak i późne. Do wczesnych zalicza się zapalenie tchawicy czy płuc, obrzęk podgłośniowy, natomiast do późnych – na przykład przetokę tchawiczo-przełykową, która może uniemożliwić karmienie doustne. Ważna jest więc stała obserwacja pacjenta i odpowiednia opieka po zabiegu.
Opieka i terapia po tracheotomii są niezbędnymi elementami procesu rehabilitacji pacjentów, którym wykonano ten zabieg. Wymagają one zintegrowanego podejścia obejmującego zarówno opiekę medyczną i pielęgniarską, jak i specjalistyczne interwencje terapeutyczne. Ważnymi składowymi tej opieki są terapia neurologopedyczna oraz metoda PNF (Proprioceptive Neuromuscular Facilitation – proprioreceptywna neuromięśniowa facylitacja), które odgrywają kluczowe role w przywracaniu oraz maksymalizacji funkcji oddechowych i komunikacyjnych pacjentów.
Jest niezwykle ważna dla osób po tracheotomii, szczególnie dla tych, które doświadczają trudności z mówieniem i połykaniem. Neurologopeda ocenia stan pacjenta i opracowuje indywidualny plan terapii, który może obejmował ćwiczenia mięśni odpowiedzialnych za połykanie, mówienie oraz oddychanie. Zaburzenia połykania (dysfagia) są częstą komplikacją po tracheotomii, mogą prowadzić do aspiracji i zapalenia płuc, dlatego terapia skupia się także na bezpiecznym połykaniu pokarmów, istotnym dla zapewnienia odpowiedniego odżywiania i uniknięcia powikłań. Neurologopeda może pracować nad technikami mówienia, również z pacjentami korzystającymi z rurek fenestrowanych, by umożliwić fonację i poprawę komunikacji.
Fizjoterapeuci używają tej metody do poprawy elastyczności, siły, koordynacji i ruchu pacjentów. W kontekście opieki po tracheotomii PNF może być stosowane do wzmacniania mięśni oddechowych, które jest jest kluczowe dla poprawy funkcji płuc i efektywności oddechu. Ćwiczenia te mogą również pomóc w redukcji czasu potrzebnego na dekaniulację, czyli proces usunięcia rurki tracheostomijnej. Przez zastosowanie specyficznych wzorców ruchowych i technik stymulacji terapia PNF pobudza nerwy i mięśnie, poprawiając ich funkcjonowanie i wspomagając proces rehabilitacji.
Edukacja pacjenta i jego rodziny odgrywa istotą rolę w procesie opieki po tracheotomii. Przydatnym narzędziem wspierającym w monitorowaniu diety i zapobieganiu niedożywieniu może być dziennik żywieniowy. Po wypisaniu do domu zachęca się chorego do prowadzenia dziennika, w którym zapisuje następujące informacje: co jadł i pił, ile, jak długo trwała ta czynność.
Decyzja o usunięciu rurki tracheostomijnej, zwanym dekaniulacją, jest zawsze podejmowana przez lekarza i zależy od zdolności pacjenta do samodzielnego oddychania. Jest to ważny krok w kierunku pełnej rehabilitacji.
Dzięki nowoczesnej medycynie i kompleksowej opiece pacjenci po tracheotomii mogą wieść aktywne i satysfakcjonujące życie. Bardzo ważne są tu odpowiednia edukacja, samoopieka i regularne konsultacje z zespołem medycznym.
Odwiedź nasz Facebook i Instagram!